医療機関や介護現場において、エビデンスに基づいた栄養管理を行うために欠かせないのが各種ガイドラインです。特に管理栄養士の皆さんにとって、栄養に関連するガイドラインの最新アップデートを確認することは、栄養ケアの質を担保する点で大変重要といえます。そこで今回は、疾病に応じて対応指針が示されているガイドラインについて、代表的なものの特徴を紹介した上で、活用のポイントについても解説します。
ガイドラインは、国内外の研究結果をもとに、健康の維持や疾病の予防・治療に役立つ考え方を示した指針です。栄養管理に関するガイドラインも、科学的エビデンスに基づいて作成されており、医療や介護の現場で栄養管理を行う際の基準として活用されています。ガイドラインを活用することで根拠のある栄養介入が可能となり、患者さん一人ひとりの状態に応じた適切な栄養ケアにつながることが期待されます。

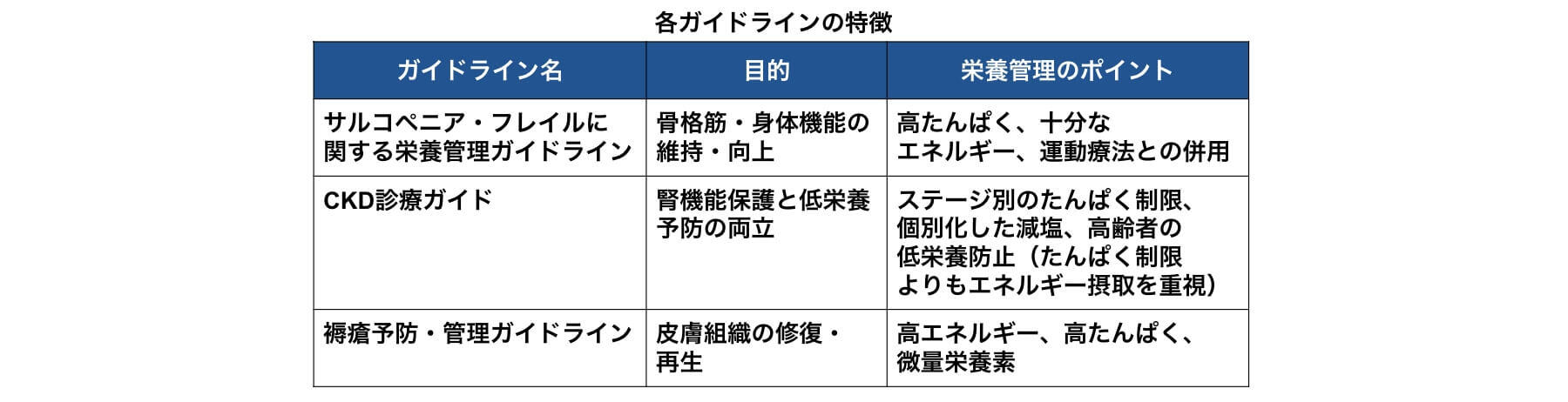
「サルコペニア・フレイルに関する栄養管理ガイドライン2025」は、日本臨床栄養学会と日本サルコペニア・フレイル学会の共編により、サルコペニア・フレイルの予防・治療に役立つ栄養・食事をまとめた初のガイドラインで、2025年4月に刊行されました。
高齢者にみられる筋肉量や筋力の低下、虚弱状態を早期に捉え、要介護状態への進行を防ぐことを目的として作成されています。本ガイドラインでは、低栄養や筋量低下の早期把握が重視されています。世界的な低栄養診断基準であるGLIM基準も、筋量低下や体重減少を必須項目としており、本ガイドラインと整合した評価枠組みとなっています。
本ガイドラインの大きな特徴は、栄養管理だけでなく運動療法を組み合わせた包括的な介入を重視している点です。特に十分なエネルギーとたんぱく質摂取の確保が重要とされ、低栄養評価に基づいた、個々の身体状況や疾患、生活環境に応じた栄養管理が推奨されています。普段の食事だけでたんぱく質が足りない場合には、運動療法を行いながら1日20~25g程度のたんぱく質などを追加することが提案されています。
また、医師、管理栄養士、看護師、リハビリテーション専門職などによる多職種連携を前提とし、予防段階から治療的介入まで幅広く対応している点も特徴です。
「CKD診療ガイド2024」は、2024年6月に日本腎臓学会から刊行されたガイドラインで、エビデンスを重視した「エビデンスに基づくCKD診療ガイドライン2023」の内容をベースに、かかりつけ医やメディカルスタッフが実践しやすいようにまとめられた診療指針です。慢性腎臓病(CKD)の早期発見から進行抑制、合併症管理までを一貫して支援することを目的に作成されています。
患者の高齢化を踏まえ、個別性やフレイルへの配慮がより重視されています。腎臓病の食事療法も一律の制限ではなく、栄養状態や身体機能に応じた柔軟な対応が求められます。特に高齢患者では、過度な制限による低栄養を避け、十分なエネルギー摂取を確保しながら、筋力や身体機能の維持を目指す栄養管理が重要とされています。
食事療法は、CKDの進行抑制と合併症予防において重要な柱として位置づけられています。特に、たんぱく質摂取についてはCKDステージを考慮し、過剰摂取を避けつつ必要量を確保する視点が示されています。CKD G3~G5の患者では、体重1kgあたり0.8g程度を目安としたたんぱく質管理が推奨され、腎臓への負担を軽減しながら低栄養を予防する方針が示されています。
食塩制限も重要なポイントです。高血圧や体液貯留の予防を目的に日常的な減塩が推奨されていますが、脱水や低血圧を招く恐れがある場合は各患者に応じて無理のない目標設定を行う柔軟性も必要とされています。
「褥瘡予防・管理ガイドライン第5版」は、2022年に日本褥瘡学会が策定した最新版で、褥瘡の発生予防と、形成された褥瘡を適切に治療することを目的としています。発症リスクを早期に評価し、体位変換や体圧分散寝具の使用などを組み合わせて、皮膚への負担を減らしつつ、栄養管理を組み合わせた多角的なアプローチが示されています。
褥瘡治療における栄養管理では、高エネルギー・高たんぱく質の補給が推奨されており、エネルギー投与量30kcal/kg/日以上、たんぱく質1.0g/kg/日以上が目安とされています。また、組織修復に寄与するアルギニン、亜鉛、ビタミンCなどの特定の微量栄養素の強化についても触れられています。
本ガイドラインも医師、看護師、管理栄養士、理学療法士などによる多職種連携を前提としており、医療・介護の現場で共通して活用できる実践的な内容となっています。
各ガイドラインの栄養管理のポイントをまとめると、以下の通りになります。いずれのガイドラインにおいても、高齢患者の増加を背景に、十分なエネルギー摂取の確保が共通していることがわかります。
疾患別や対象別の栄養ガイドラインについては、対象となる学会の公式サイトを定期的に確認することで、最新の改訂情報を得ることができます。また、学会誌や専門誌では実務に直結する解説記事が掲載されることも多く、学会・研修会とともに理解を深めるのに役立つでしょう。
栄養に関するガイドラインは、病院や施設における栄養管理の質を保ち、栄養ケアを標準化するためのツールとなります。
栄養評価や介入の「共通ルール」として活用することで、職種や担当者が変わっても一貫した栄養管理が可能になります。また、栄養ケア計画の立案や見直しの際、科学的根拠に基づいた説明や介入を行うための根拠としても機能します。
何より、管理栄養士の皆さんが、医師や看護師、リハビリテーション専門職との多職種連携を進めるうえで、ガイドラインは共通言語となります。同じ指針を参照することで、チーム全体の目標が明確になり、より精度の高い栄養ケアの実現につながるでしょう。
1) 日本臨床栄養学会・日本サルコペニア・フレイル学会 編, サルコペニア・フレイルに関する栄養管理ガイドライン, 南江堂 (2025).
2) 日本腎臓学会 編, CKD診療ガイド2024, 東京医学社 (2024).
3) 日本褥瘡学会 編, 褥瘡予防・管理ガイドライン 第5版, 照林社 (2022).

最新の「日本食品標準成分表(八訂)」でエネルギー計算が大幅見直されました。食品数増加や調理済み食品情報も充実した点など、詳しい変更点を分かりやすく解説します。

2025年版『日本人の食事摂取基準』の改定ポイント、特に高齢者の健康維持に不可欠なたんぱく質強化や必須脂肪酸の重要性、ビタミンD増量、骨粗鬆症予防について詳しく解説しています。

熊本リハビリテーション病院の栄養サポートに関する解説。栄養価・コスト・喫食率の3視点を重視し、特にMCTオイルなどを用いた「熊リハパワーライスⓇ」による食事強化が、ADL改善や入院期間短縮に効果的で、コストパフォーマンスにも優れていることをご紹介します。
通常のお問い合わせのほか、オンライン面談や訪問面談のお申込みも承ります。
フォームより、お気軽にご連絡ください。
医療・介護関係者の皆様へ
本サイトは、日本国内の医療機関・介護施設にお勤めの専門職
(医師、薬剤師、看護師、栄養士、ケアマネージャー等)に情報提供しております。
※国外の医療・介護従事者、一般の方に対する情報提供を目的としたものではございませんのでご了承ください。
あなたは
医療・介護従事者ですか?
はい※対象の職種をお選びいただき、クリックの上、お進みください。