
介護老人保健施設スカイ(入所定員142人、通所定員37人)は、利用者のおよそ9割が急性期病院からの入所で、介護度は3.5〜3.9。在宅復帰率50%以上を推移する同施設では、状態悪化による入退院の繰り返しを抑制する取り組みを行う。そのなかでも、職員全体が重要性を認識しているという徹底した水分管理は、夏季のみならず年間を通じた脱水症予防につながっている。

そもそも高齢者は、口渇中枢機能の低下により口渇感を感じにくくなったり、嚥下機能低下や加齢などで食事量が減少することで、水分摂取量が減退する。加えて、水分を体内に貯留する筋肉量も少ないなど、さまざまな要因により脱水症のリスクが高くなる。したがって、徐脂肪体重が低いほうがなりやすい傾向にある。同施設の利用者のBMIは19kg/m2未満の人が大部分を占め、InBodyを実施したところ、利用者のほとんどの体内水分量が50%程度であることがわかったという。
この結果から、脱水症にいつ陥ってもおかしくない人ばかりだったと話すのは、同施設の管理栄養士である阿部咲子さんだ。そんな脱水症リスク者の多い同施設において、阿部さんは脱水症を未然に防ぐための取り組みが重要だと考える。それには次のような理由があるという。
「体内の水分が1%失われると、頭痛・吐き気・めまい・落ち着きがなくなる(興奮)・傾眠状態といった症状が起きます。すると、食事をとることが困難となり欠食になってしまう可能性も。加えて欠食が続くことで状態が悪化してしまえば、末梢静脈栄養(以下、PPN)が必要になります」
長期のPPNはADL低下を引き起こし、最悪、昏睡状態から看取りに移行しかねない。管理栄養士は栄養管理に加え、輸液の前段階の対応である水分管理も行うことが必要であると阿部さんは指摘する。そこで同施設では、脱水症状の兆候が見られる場合には、経口補水液を併用しながら日常的な水分補給として朝昼夕食の30分前・10時・15時の1日5回に分け、100〜300mlを分配しお茶(場合によっては経口補水液)を提供している。
しかし3年ほど前は、利用者の隣で水分摂取を促しても摂取に至らないことも多かった。その原因となったのが、とろみのついたお茶(主に麦茶やほうじ茶)だった。「嚥下機能の低下している方は誤嚥リスクがあるため、お茶にとろみをつけて提供するのですが、ご利用者にとってお茶はさらさらとしたものであるという認識が強く、とろみのあるお茶を受け入れてもらうことができなかったのです」
とろみつきのお茶は、「おいしくない」と残す利用者が多く、とろみをつける以外の方法で、安全な水分補給を考えることが喫緊の課題だったと阿部さんは振り返る。そんな時、お茶をゼリー状に固めおやつ感覚で水分補給を図ることを思いついたという。
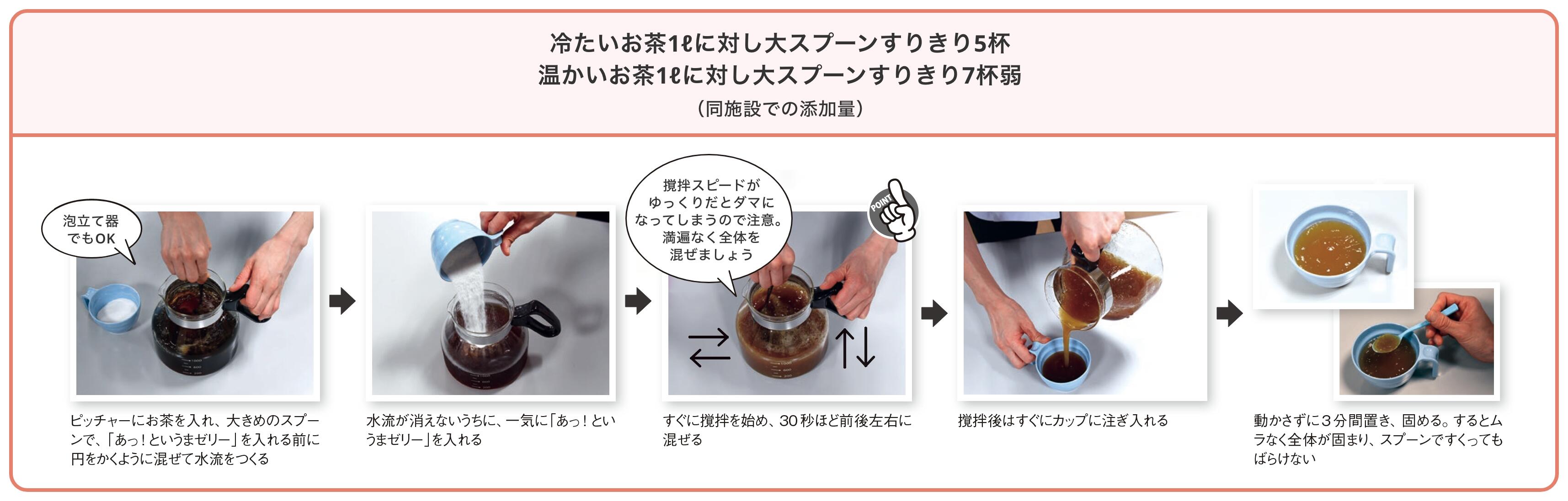
「試作を繰り返し出合ったのが、ゼリー食調整食品の『あっ!というまゼリー』(日清オイリオグループ)です。採用の決め手は、何といってもご利用者から『おいしい』という声が多かったことですね」また同製品は、味が好評だっただけでなく、扱いが簡便な点も採用の後押しとなった。
同施設では従来、日本摂食・嚥下リハビリテーション学会嚥下調整食分類2013のとろみのガイドラインに則り、フロアで作ったお茶に3段階でとろみをつけていたことから、その工程数を大きく変えることなく作れるものが必要だった。しかし通常、液体をゼリー状に固めるためには加熱や冷却といった手間を要するため、フロアで作ることができない。「あっ!というまゼリー」は、お茶に加えて撹拌後、数分置いておくだけでゼリー状に固まるため、フロアでも職員が作りやすいという。
同施設の介護スタッフである金子麻衣さんと後藤絵美さんは、「きちんと撹拌することで、ダマにもならず溶けやすいと実感しています。凝固に時間がかからないので、作業に割く時間もわずかで、かつ工程も難しくありません。また、お茶の味に影響がでないくらいのほんのりとした甘さがつく点もご利用者に『おいしい』と喜んでいただいている理由の1つだと思います。とろみの時と異なり、『あっ!というまゼリー』で作ったお茶ゼリーは残されるようなこともありませんね」と使用感を教えてくれた。
実際、とろみつきのお茶からお茶ゼリーへ切り替えたところ、摂取状況は目に見えて改善したという。
現在、お茶を飲むというよりもゼリーを食べているという感覚で、スタッフが呼びかけなくても自発的な摂取につながっている。同施設では現在、利用者の嚥下機能に関係なくお茶に限っては基本的にゼリーで提供している。そのことで定期的な水分補給につながり、水分摂取量が少なく脱水症リスク者であった方が、リスクから外れることも多くなった。
また、とろみつきのお茶にはまったく手をつけなかった利用者が、お茶ゼリーは複数個食べるまで摂取量に変化が見られるケースもあったという。なかでも職員に印象深く残っているのは、とろみつきのお茶を毎回残していた利用者の例だ。軽度の脱水症状と見られる食欲低下により食事がとれず、それがまた脱水症状を進行させるという悪循環に陥っていた。この利用者に対し経口補水液で補給したあと、お茶ゼリーを提供してからというもの、自らお茶ゼリーを食べるようになり、次第に食事がとれるまで回復した。
このような、脱水症状が緩和され負のスパイラルから脱したことで、普段の生活が安定した事例もあるそうだ。「脱水症は重篤になる前のケアが重要です。加えて、軽度でも脱水症の兆候があれば、落ち着きがなくなったり、覚醒が弱くなるなどの変化が起きます。これらは、認知症などが進行してPPNを経て看取り移行を考える場合にも見られる症状です。日頃から脱水症予防を徹底し、ご利用者に変化が現れた時、適切なサポートでADLを維持することが管理栄養士の責務だと考えています」(阿部さん)
(株)日本医療企画 ヘルスケア・レストラン2019年8月号 別刷
通常のお問い合わせのほか、オンライン面談や訪問面談のお申込みも承ります。
フォームより、お気軽にご連絡ください。
医療・介護関係者の皆様へ
本サイトは、日本国内の医療機関・介護施設にお勤めの専門職
(医師、薬剤師、看護師、栄養士、ケアマネージャー等)に情報提供しております。
※国外の医療・介護従事者、一般の方に対する情報提供を目的としたものではございませんのでご了承ください。
あなたは
医療・介護従事者ですか?
はい※対象の職種をお選びいただき、クリックの上、お進みください。